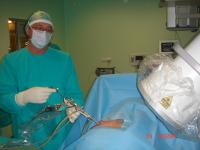
Dolnośląskie Centrum Małoinwazyjnej Neurochirurgii Kręgosłupa
![]()
DIAM stabilizacja dynamiczna z foraminotomią/ fenestracją/facetectomią/
SED YESS foraminotomia z dostępu tylno-bocznego i discectomia
PLDD przezskórna laserowa dekompresja krążka międzykręgowego metoda endoskopową
IDET termonucleoplastyka
nucleotomia- discectomia lędżwiowa metodą koblacji
discectomia szyjna metodą koblacji
fenestracja/hemilaminectomia z discectomią z dostępu tylnego
laminectomia/ hemilaminectomia
vertebroplastyka
 |
w naszym centrum tylko pod poniższym numerem telefonu oraz adresem E-mail T: 607 441 099, T: 536 267 001, T: 533 898 007, E: neurochirurgia@kcmclinic.pl
|
|
|
Zespół osobowy ośrodka Dr hab. n. med. Stanisław J. Kwiek, specjalista neurochirurg - kierownik Dolnośląskiego Centrum Małoinwazyjnej i Endoskopowej Neurochirurgii Kręgosłupa. Adjunkt Katedry i Kliniki Śląskiego Uniwersytetu Medycznego w Katowicach
Specjaliści pracujący w DCMINK KCM Clinic Jelenia Góra
,
2. Dr n. med. Izabela Chanek, specjalista z zakresu anestezjologii i intensywnej terapii, specjalista z zakresu medycyny ratunkowej
3. Lek. med. Teresa Jankowska, lekarz specjalista z zakresu anestezjologii i intensywnej terapii
4. Dr Krzysztof Suszyński, specjalista fizjoterapeuta, wykwalifikowany zwłaszcza w zakresie fizjoterapii i rehabilitacji schorzeń kręgosłupa w odcinkach lędźwiowym, piersiowym i szyjnym
5. Anna Sadowa, pielęgniarka, kierownik bloku operacyjnego KCM, specjalista w dziedzinie pielęgniarstwa operacyjnego
6. Dr n. med. Bartłomiej Błaszczyk, specjalista neurochirurg
7. Dr n. med. Hanna Doleżych, specjalista neurochirurg
8. Dr n. med. Łukasz Tejster, specjalista ortopeda
9. Dr n. med. Wojciech Ślusarczyk, specjalista neurochirurg
10. Lek. med. Damian Kocur, lekarz w trakcie specjalizacji z zakresu neurochirurgii
11. mgr Ewelina Kaczmarczyk, specjalisa fizjoterapeuta
12. Joanna Broda, fizjoterapeuta
13. Dr n. med. Magdalena Boczarska-Jedynak, specjalista neurolog
14. Lek. med. Izabela Stolarczyk, specjalista neurolog
15. Małgorzata Senderowska, pielęgniarka anestezjologiczna
16. Mariola Maziara, pielęgniarka anestezjologiczna
17. Ewa Zwolińska, pielęgniarka anestezjologiczna
18. Marta Kucharczyk, pielęgniarka anestezjologiczna
Oddział opieki po zabiegowej
19. mgr Anna Stawińska, pielęgniarka, specjalista w dziedzinie pielęgniarstwa epidemiologicznego
20. Katarzyna Ćwiertnia, pielęgniarka
21. Małgorzata Owczarek, pielęgniarka
22. Luiza Nowak, pielęgniarka
23. Barbara Dawidowicz, pielęgniarka
24. Lucyna Osak, pielęgniarka
25. Grzegorz Dolasiński, ratownk medyczny, koordynator opieki nad pacjentami na oddziale po zabiegach
26. Marta Gudz, recepcja KCM
27. Anna Sadowa, recepcja KCM
Pacjentom oferujemy zarówno pełny zakres leczenia operacyjnego kręgosłupa metodami tradycyjnymi, jak i wszystkimi możliwymi w chwili obecnej metodami małoinwazyjnymi, zwłaszcza endoskopowe usuniecie przepukliny dysku z omijającego kanał kręgowy dostępu tylno-bocznego.
Operacje „tradycyjne” wykonywane w większości ośrodków neurochirurgicznych w naszym kraju w części lędźwiowej i piersiowej kręgosłupa to: fenestracja, foraminotomia, hemilaminektomia i inne. Wykonywane są one celem usunięcia przepukliny lub wypukliny jądra miażdżystego dysku lub celem odbarczenia stenozy (zwężenia) kanału kręgowego lub kanału korzenia rdzeniowego. Wszystkie te wyżej wymienione operacje metodami „tradycyjnymi” jesteśmy w stanie przeprowadzić w naszym szpitalu. Jednakże preferujemy leczenie małoinwazyjne.
W naszym Dolnośląskim Centrum Małoinwazyjnej i Endoskopowej Chirurgii Kręgosłupa zgodnie z tendencjami światowymi, odchodzimy od proponowania chorym operacji z dojścia tylnego do kręgosłupa i przechodzenia narzędziami chirurgicznymi przez kanał kręgowy. W kanale kręgowym człowieka znajdują się bardzo ważne struktury anatomiczne, jak m.in. : rdzeń kręgowy, korzenie rdzeniowe, worek oponowy, płyn mózgowo-rdzeniowy, naczynia tętnicze i żylne zaopatrujące rdzeń kręgowy oraz inne struktury anatomiczne.
Uszkodzenia w/w struktur anatomicznych w trakcie operacji z dojścia tylnego zdarzają się aktualnie stosunkowo często, jak na medycynę 21 wieku. Stąd biorą się obawy pacjentów o perspektywie komplikacji operacji, a nawet „wózka inwalidzkiego” po zabiegu. Obawy te po części są uzasadnione – bo dostęp tylny niesie ze sobą potencjalne możliwości ciężkich powikłań, bez względu na to, czy jest to operacja otwarta, operacja z mikroskopem – tzw microdissectomia, czy operacja z użyciem endoskopu. Poza tym operacja przeprowadzana z dostępu tylnego niesie za sobą możliwości wystąpienia wielu tzw. odległych powikłań pooperacyjnych. Takimi są m.in. zrosty w kanale kręgowym, niestabilność tegoż odcinka kręgosłupa i inne.
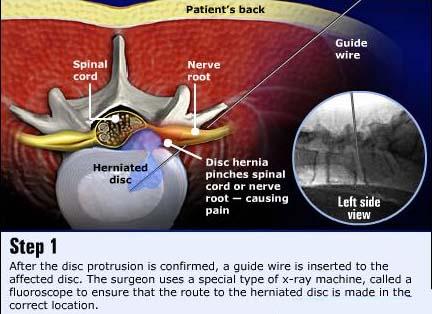
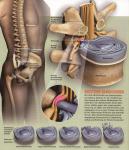
Dostęp tylno-boczny do usunięcia przepukliny omija kanał kręgowy całkowicie. Przedstawia to poniżej zamieszczony schemat anatomiczny operacji:
|
||
 |
 |
|
|
W związku faktem, że nasi neurochirurdzy stosują nowoczesną metodę operacyjną dyskopatii poprzez dostęp tylno-boczny (operacje takie są coraz częściej wykonywane m.in. w USA, Niemczech czy Francji), w naszym Centrum minimalizowane są powikłania operacji dyskopatii związane z metodami „tradycyjnymi”. Nasz zespół neurochirurgów posiada duże doświadczenie w operacjach małoinwazyjnych z dostępu tylno-bocznego. Od roku 2006 wykonali oni wiele ponad tysiąc operacji usunięcia przepukliny dysku z tego dostępu, a skuteczność ich leczenia potwierdzana jest (co najważniejsze) przez samych pacjentów, którzy byli leczeni przez naszych neurochirurgów. Jest bardzo prawdopodobne że nasi neurochirurdzy przeprowadzili najwięcej operacji dyskopatii z zastosowaniem endoskopowego dostępu tylno-bocznego w Europie środkowo-wschodniej, a najprawdopodobniej posiadają doświadczenie i wyniki leczenia porównywalne z najlepszymi w tych operacjach ośrodkami w Europie zachodniej czy USA. Świadczy o tym choćby międzynarodowe grono zadowolonych pacjentów leczonych przez naszych neurochirurgów.
Małoinwazyjne techniki operacyjne schorzeń kręgosłupa przeprowadzane przez zespół neurochirurgów pracujących w Karkonoskim Centrum Medycznym w Jeleniej Górze. Neurochirurdzy pracują w ramach Dolnośląskiego Centrum Małoinwazyjnej i Endoskopowej Chirurgii Kręgosłupa oraz Innych Schorzeń Neurochirurgicznych.
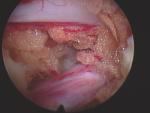
1. Endoskopowa i makroskopowa (poprzez foraminotomię) operacja usunięcia przepukliny lub wypukliny dysku z zastosowaniem dostępu tylno-bocznego. Metoda SED/YESS. Zastępuje stosowaną jeszcze do niedawna wyłącznie tradycyjną „otwartą” operację dyskopatii lędźwiowej, wykonywaną w narkozie.
|
||
  |
||
|
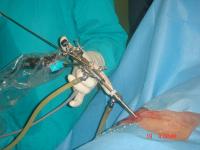
Dojście to omija zupełnie kanał kręgowy, w którym znajdują się takie delikatne struktury jak: rdzeń kręgowy, worek oponowy, korzenie nerwowe, naczynia i inne. Tak więc możliwości uszkodzenia w/w struktur jest zredukowane do minimum. Uszkodzenia takie bywają stosunkowo częstymi powikłaniami procedur tradycyjnych, wykonywanych poprzez kanał kręgowy. Unika się również 2 najczęstszych odległych powikłań występujących po operacjach tradycyjnych: zrosty w kanale kręgowym oraz destabilizacja kręgosłupa.
W endoskopie znajdują się tzw. kanały robocze, poprzez które usuwane jest chore jądro miażdżyste. Zabieg prowadzony jest w znieczuleniu miejscowym i analgosedacji wykonywanej przez specjalistę anestezjologa. Zabieg trwa zwykle 30-45 min., a pobyt pacjenta w szpitalu trwa najczęściej ok. 2 dni. Nasi neurochirurdzy przeprowadzili dotychczas ponad 1000 takich operacji.
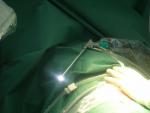
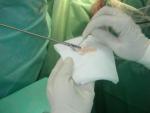
Dokumentacja z jednej z wielu operacji przeprowadzonych przez naszych neurochirurgów.
|
||
|
|
||
 |
||
|
Poniżej dokumentacja radiologiczna przed- i po operacji doszczętnego usunięcia przez naszych neurochirurgów przepuklin dysków na 2 poziomach. Operacja (zabieg małoinwazyjny) odbyła się z dostępu tylno-bocznego z zastosowaniem endoskopu.
|
||
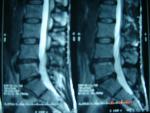  |
||
|
2. Laserowy zabieg wypukliny dysku w odcinku lędźwiowym lub piersiowym dolnym.
Do zabiegu laserowego dyskopatii mogą być kwalifikowani tylko chorzy z wypukliną dysku tzw. „sprężystą”. Tacy chorzy stanowią ok. 2% chorych na dyskopatię lędźwiową. Zabieg laserowy zmniejsza ciśnienie w dysku. Nie jest możliwe usunięcie wypukliny lub przepukliny dysku przy użyciu lasera. Zabiegi takie przeprowadzamy w naszym Centrum. Nasi Neurochirurdzy takich zabiegów przeprowadzili ponad 1000. Chorych do tych zabiegów kwalifikujemy bardzo ostrożnie. Posiadamy najnowszej generacji urządzenia do zabiegów laserowych. Niestety – zbyt wiele było w Polsce niepowodzeń po zabiegach laserowych dyskopatii, dlatego zaufanie do tej metody leczenia radykalnie zmalało.
|
||
|
|
||
|
4. Przezskórna Nukleoplastyka Metodą Koblacji (Percutaneous Coblation Nucleoplasty). Dyskopatia szyjna, dyskopatia lędźwiowa.
Jest to jedyna metoda z zakresu naprawczych, małoinwazyjnych procedur która może być stosowana w przypadkach dyskopatii szyjnej. Redukcja masy wypukliny jądra miażdżystego, a także obniżenie ciśnienia w dysku odbywa się poprzez kanałową waporyzację (dyskopatia lędźwiowa) lub wykonanie 3-ch owalnych waporyzacji (dyskopatia szyjna). Redukowany jest ucisk wypukliny dyskowej na pobliski korzeń nerwowy, co zmniejsza lub usuwa dolegliwości bólowe oraz znacznie poprawia komfort chorego. Pierwsze w świecie takie zabiegi zostały wykonane pod koniec 2000 roku w Stanach Zjednoczonych. Zabieg jest wykonywany poprzez wkłucie do dysku odpowiedniej prowadnicy w kształcie igły, bez nacinania skóry. Zabieg trwa ok. 30 min. Pobyt w szpitalu trwa 1 do 2 dni. Nasi neurochirurdzy posiadają doświadczenie w wykonaniu ponad 200 takich małoinwazyjnych zabiegów. |
||
|
|
||
|
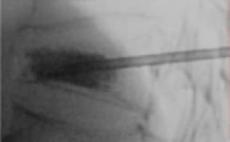
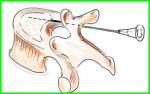
5. Wertebroplastyka
Zabieg poprawia aktywność ruchową chorego, znosi ból i często pozwala na powrót do poprzedniej aktywności codziennej i zawodowej. Może on być wykonywany u osób starszych, u których niemożliwym byłoby wykonanie otwartej operacji chirurgicznej oraz u takich pacjentów u których kruchość kości uniemożliwia ich chirurgiczną rekonstrukcję. Przeprowadzany jest zwykle w znieczuleniu miejscowym po podaniu leków o ogólnym działaniu uspokajającym i przeciwbólowym. Znieczulenie takie pozwala na możliwość porozumiewania się z lekarzem w trakcie procedury.
Usztywniony w ten sposób trzon przestaje boleć i nie jest podatny na dalsze złamania, które mogłyby prowadzić do poważnych komplikacji neurologicznych. |
||
  |
||
|
Zdjęcie radiologiczne po zabiegu wykonanym przez naszych neurochirurgów.
6. Zabieg dynamicznej stabilizacji kręgosłupa DIAM
W części schorzeń kręgosłupa przebiegających z klinicznymi i radiologicznymi objawami niestabilności, w których do niedawna jedynym sposobem stabilizacji były metody usztywniające i unieruchamiające jak spondylodeza czy artrodeza, a przede wszystkim za często stosowana w naszym kraju stabilizacja transpendikularma przy zastosowaniu śrub i prętów metalowych (usztywnienie na śruby i pręty metalowe części kręgosłupa) wraz wszelakiego rodzaju metalowych implantów międzytrzonowych, możliwą i wskazaną do stosowania jest nowoczesna i małoinwazyjna metoda stabilizacji międzywyrostkowej z zastosowaniem implantu dynamicznego i jedynego na świecie elastycznego, czyli implantu DIAM. Zamiast usztywnienia części kręgosłupa stosowany jest w takich przypadkach nowoczesnej konstrukcji elastyczny, odkształcalny implant DIAM (Device for Intervertebral Assisted Motion). Implant ten przejmuje część obciążeń biegnących przez segment ruchowy kręgosłupa zachowując jednocześnie naturalną ruchomość poszczególnych jego elementów. Odciążenie tzw. tylnej kolumny kręgosłupa powoduje zmniejszenie nacisku na korzenie rdzeniowe, wyrostki stawowe oraz tylną część trzonu powodując prawidłowe ustawienie wyrostków stawowych, odtworzenie prawidłowych napięć więzadeł poszerzenie patologicznie zwężonej przestrzeni międzykręgowej i stabilizację danego odcinka kręgosłupa. Bardzo ważną cechą stabilizacji dynamicznej jest brak kumulacji naprężeń w segmentach leżących w bezpośrednim sąsiedztwie stabilizowanego obszaru, co występuje podczas procedur usztywniających kręgosłup. Zabieg ten (prawidłowo przeprowadzony przez chirurga posiadającego duże doświadczenie w tej operacji) poszerza otwór międzykręgowy czyli kostny kanał korzenia w którym w przypadkach stenozy tego kanału korzeń nerwowy jest uciskany i daje objawy bólowe podobne jak przy przepuklinie dysku.
|
||